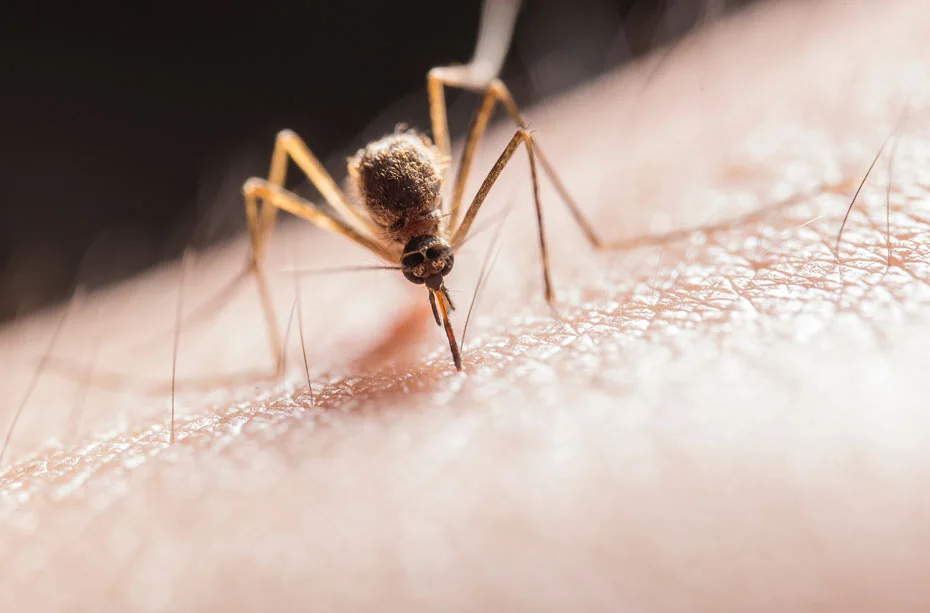
W ostatnich dziesięciu latach znacząco wzrosła popularność egzotycznych krajów jako destynacji wakacyjnych. Miejsca, w które kiedyś wybierali się tylko najbardziej zapaleni obieżyświaty, dziś usłane są turystami – mowa o Tajlandii, Wietnamie, Tanzanii, Zanzibarze czy Kenii. Choć oczywiście są to piękne miejsca, w których podziwiać możemy malownicze krajobrazy, kąpać się w przejrzystej, błękitnej wodzie i zwiedzać ciekawe zabytki, odkrywając niecodzienną faunę i florę, nie każdy zdaje sobie sprawę, jakie zagrożenia czyhają na rajskich plażach i w tropikalnych lasach.
Czym grożą podróżnikom ukąszenia w tropikach? Ciężkie choroby tropikalne.
Choroby transmisyjne, czyli przenoszone przez wektory np. komary, to choroby zaraźliwe wywoływane przez patogeny, które dostają się do ciała człowieka poprzez kontakt ze stawonogiem czy innym pośrednikiem biologicznym. Zazwyczaj następuje to podczas ssania krwi przez pasożytującego owada czy pajęczaka – komara, kleszcza czy muchy, ale czasem też gryzonia. Zdarza się jednak też, że choroba zostanie przeniesiona po połknięciu przenosiciela albo poprzez zanieczyszczenie rany kałem czy inną wydzieliną fizjologiczną wektora (stawonoga nosiciela). Do najczęściej występujących w krajach tropikalnych chorób zakaźnych należą dur brzuszny, gorączka Zika, japońskie zapalenie mózgu i malaria.
Dur brzuszny, zwany również tyfusem, to choroba przewodu pokarmowego, na której powstanie wpływają bakterie Salmonelli typhi. Materiałami zakaźnymi są najczęściej kał i mocz, ale też nosiciele przewlekli. Do organizmu człowieka materiał zakaźny dostaje się drogą pokarmową, poprzez spożycie produktu zawierającego materiał zakaźny. Dur brzuszny szerzy się szczególnie w miejscach, które cechuje niski poziom higieny w przygotowywaniu posiłków. Drogą szerzenia choroby może być nie tylko woda, zakażone produkty spożywcze czy bezpośredni kontakt z nosicielem, ale również owady, w szczególności muchy. Aby uniknąć zarażenia, należy unikać jedzenia potraw z nieznanych źródeł oraz stosować szczepienia ochronne przed wybraniem się do rejonów endemicznych – to tereny w Ameryce Południowej, Afryce Północnej i Zachodniej, Azji Południowo-Wschodniej oraz Azji Południowej. Dur brzuszny powoduje zmiany zapalny-martwicze w organizmie, a ponadto uszkadza narządy miąższowe, mięsień sercowy, układ nerwowy i szpik kostny. Nieleczony dur brzuszny jest śmiertelny.
Chorobie możemy zapobiegać poprzez szczepienie np. doustną (w postaci kapsułki do połykania) szczepionką przeciwko durowi brzusznemu.
Gorączka Zika, powodowana przez przenoszony przez komary wirus Zika, znajduje się na liście Światowej Organizacji Zdrowia (WHO), obejmującej dziesięć chorób, które mają największy potencjał epidemiczny – wystarczy tylko jedna mutacja, aby patogen zaczął się szybko rozprzestrzeniać, prowadząc do pandemii. Przenoszą go komary z rodzaju Aedes (A. aegypti, A. albopictus), aczkolwiek można nim zarazić się poprzez transfuzję krwi oraz kontakty seksualne. Wirus ten spokrewniony jest z innymi przenoszonymi przez komary, wywołującymi choroby takie jak denga, żółta gorączka czy gorączka Zachodniego Nilu. Mimo, że głównym żywicielem jest człowiek, to wirus może atakować również zwierzęta, takie jak małpy i gryzonie. Gorączka Zika może powodować zapalenie spojówek i powikłania neurologiczne, a objawia się podobnie jak grypa – gorączką, bólem głowy, mięśni i stawów. Charakterystyczne dla tej choroby są bóle gałek ocznych oraz swędząca wysypka grudkowa. Wirus Zika jest szczególnie groźny dla noworodków, zarażonych przez matki podczas ciąży lub w trakcie porodu – następuje wtedy transmisja przez łożysko. Może on powodować poważne wady mózgu oraz mikrocefalię. U dorosłych natomiast wirus Zika może doprowadzić do rozwoju zespołu Guillaina-Barrégo.
Nie dysponujemy obecnie szczepionką przeciwko wirusowi Zika – jedyną formą ochrony jest unikanie ukąszeń komarów – używanie dobrych, skutecznych i bezpiecznych repelentów, takich jak Moskito Guard.
Wirus japońskiego zapalenia mózgu również jest przenoszony przez komary z rodzaju Culex i Aedes. Z powodu japońskiego zapalenia mózgu co roku umiera nawet kilkanaście tysięcy osób. Najwyższa zachorowalność jest w krajach Azji – Indiach, Bangladeszu, Chinach, Birmie, Wietnamie i na Filipinach. Podwyższone ryzyko zachorowania dotyczy szczególnizetych przebywających w rejonach wiejskich oraz na podmokłych terenach będących lęgowiskiem komarów, wektorów zakażenia. W większości przypadków choroba przebiega bezobjawowo albo z łagodnymi objawami grypopodobnymi – obejmują one ból głowy i mięśni, osłabienie, gorączkę i zaburzenia żołądkowo-jelitowe. Zdarza się jednak, że u zarażonych pojawiają się ostre objawy zapalenia mózgu – dezorientacja, drżenie mięśni, zanik siły, trudności z koncentracją, porażenie kończyn, drgawki, a nawet śpiączka. Przy rozwinięciu zapalenia mózgu ryzyko zgonu znacząco wzrasta. Zwiększa się również możliwość występowania trwałych następstw neurologicznych po wyzdrowieniu. Japońskie zapalenie mózgu nie podlega leczeniu przyczynowemu – łagodzi się jedynie objawy i stara zapobiegać powikłaniom, ale wirusa nie da się unieszkodliwić, dlatego tak ważna jest profilaktyka. Najskuteczniejszym sposobem na zapobiegnięcie japońskiemu zapaleniu mózgu jest szczepionka IXIARO oraz stosowanie repelentów – środków odstraszających komary.
Malaria
Malaria to najbardziej znana choroba przenoszona przez samice komarów widliszków z rodzaju Anopheles będące nosicielem jednego z pięciu gatunków zarodźców: Plasmodium falciparum (zarodziec sierpowaty), Plasmodium vivax (zarodziec ruchliwy), Plasmodium malariae (zarodziec pasmowaty), Plasmodium ovale (zarodziec owalny) i Plasmodium knowlesi (zarodziec małpi). Malarią można zarazić się także poprzez przetoczenie krwi oraz drogą wertykalną – z matki na płód. Zarodźce rozwijają się w komórkach wątroby, szpiku kostnego, węzłów chłonnych, śledziony oraz w czerwonych krwinkach. Do rejonów malarycznych należą przede wszystkim Afryka, Azja Południowa oraz Południowo-Wschodnia. Do objawów malarii należą nagła gorączka, odczuwanie naprzemiennie uderzeń gorąca oraz zimnych potów oraz intensywne dreszcze. Po czasie pojawiają się nudności, biegunka, wymioty, niedokrwistość, duszności, bóle mięśni i kręgosłup, zaburzenia świadomości oraz przyspieszone bicie serca. Malaria może prowadzić do śpiączki, a nawet śmierci (doprowadza do tego między innymi hipoglikemia powodowana przez obniżenie poziomu cukru we krwi).
Profilaktyka przeciwmalaryczna – jak zapobiegać malarii?
Chemioprofilaktyka malarii obejmuje profilaktyczne stosowanie leków przeciwmalarycznych oraz środków ochrony przed komarami poprzez podróżnych wybierających się w rejony malaryczne. Do preparatów zapobiegających zachorowaniu należy lek Falcimar, który jest stosowany nie tylko profilaktycznie, ale też w leczeniu malarii. Ważne jest również stosowanie moskitier, opylanie domów insektycydami i klimatyzacja pomieszczeń, ale szczególnie istotne jest unikanie kontaktów z komarami – skuteczne w tym zakresie są repelenty, np. Moskito Guard.
Jak chronić się przed egzotycznymi owadami? Ubiór na wycieczki w miejsca o podwyższonym ryzyku i skuteczne środki odstraszające komary.
Kluczowe sposoby na ochronę przed przenoszącymi choroby zakaźne insektami to zabezpieczanie miejsca noclegu, odpowiednie ubranie i stosowanie środków odstraszających – repelentów – oraz owadobójczych. Repelenty mają zazwyczaj postać balsamów lub preparatów w aerozolu. Udowodnioną efektywność w odstraszaniu owadów ma ikarydyna, a jej wysokie stężenie 20% w produktach Moskito Guard zapewnia wysoką skuteczność i bezpieczeństwo nawet w tropikalnych rejonach. Ikarydyna jest bezpieczna oraz nie podrażnia skóry. Można ją stosować u dzieci już od drugiego roku życia.
Produkty Moskito Guard nie zawierają toksycznego składnika DEET – substancji upośledzającej enzym acetylocholinoesterazę, który wpływa na prawidłowe funkcjonowanie układu nerwowego. DEET może powodować powikłania takie jak ból głowy, łzawienie oczu oraz uczucie zmęczenia, a w skrajnych przypadkach doprowadzić do uszkodzeń mózgu czy paraliżu. Ponadto nie można stosować go u noworodków oraz kobiet w ciąży, a także wskazane jest ograniczenie kontaktu z preparatem u dzieci do 12. roku życia. Ten szkodliwy środek łatwo wchłania się przez skórę, ale możliwe jest również wdychanie go w trakcie rozpylania aerozolu. W sytuacji wystąpienia złego samopoczucia na skutek wdychania lub przypadkowego połknięcia preparatu z DEET należy przepłukać usta wodą, zapewnić dopływ świeżego powietrza i bezwzględnie skontaktować się z lekarzem i/lub ośrodkiem zatruć.
Poza stosowaniem repelentów, istotna jest również odpowiednia odzież zapobiegająca kontaktom z insektami – należy nosić ubrania z długimi rękawami i nogawkami oraz chusty i szale osłaniające szyję. Ubrania powinny zakrywać jak największą powierzchnię skóry.
Ubrania można zaimpregnować środkiem przeciw owadom TEXKILL – na bazie permetryny i geraniolu – preparat będzie dostępny już w przyszłym roku.
Za bezpieczne miejsce noclegu uznawane jest takie klimatyzowane, ze szczelnymi oknami oraz drzwiami, najlepiej z założonymi moskitierami oraz siatkami. Warto przed wprowadzeniem się do pokoju obejrzeć go i pozbyć się ewentualnych insektów.
Podstawowa wiedza na temat chorób zakaźnych i tego, jak im zapobiegać oraz skuteczny repelent na owady to coś, w co powinien być wyposażony każdy podróżnik wybierający rejony charakteryzujące się podwyższonym ryzykiem.